この度、S総合病院NSTでは、ICU国際横断栄養調査に参加します。Canada Queen’s大学Dr.Daren Heylandが中心となり、2年毎に行っているものです。
ICU入室後48時間以内に人工呼吸を開始し、72時間以上ICUに滞在した成人患者を対象とする、観察研究です。栄養の開始時期や内容などについて、連続20症例、最大で12日間調査します。患者さん個人が特定されることはありません。
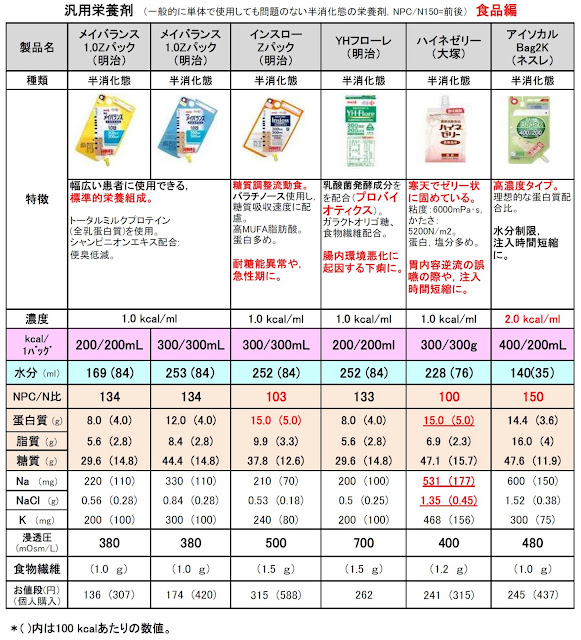
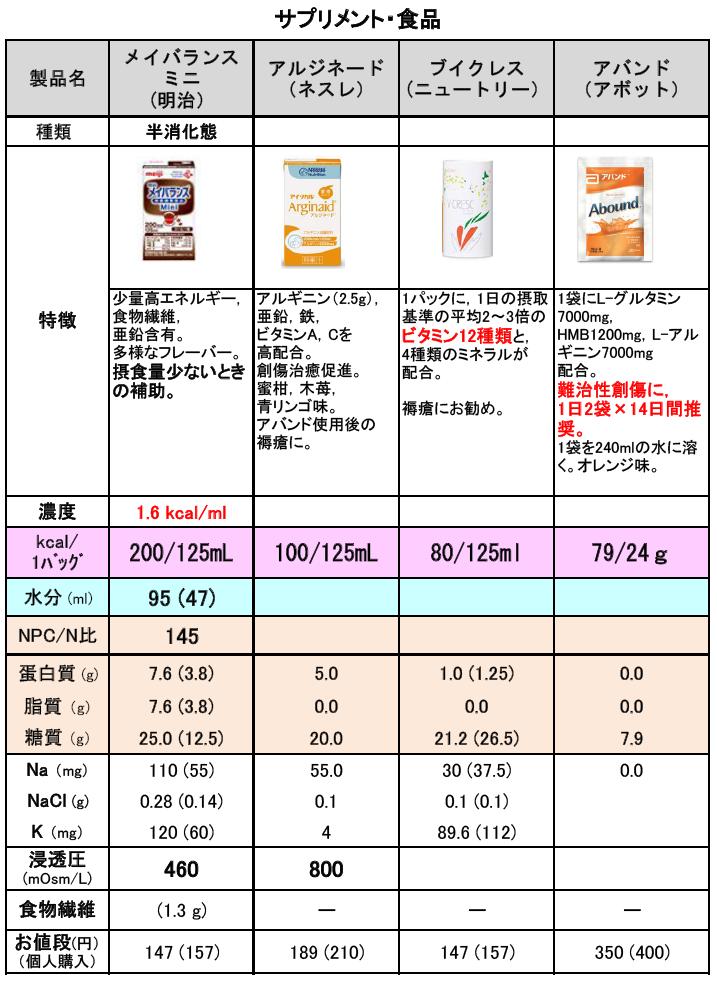
当院は、田舎の中小規模の病院です。オープンICUなので、各科医師が担当される、栄養療法の現状把握は、これまで困難でした。今回の参加を契機に、当院ICUの栄養療法の現状を把握して、全世界の参加施設との比較から、現在の問題点を明らかにするよう努めます。その結果、各科医師・ICUスタッフ・NSTの全体で栄養に対する意識が一層高まることを期待しております。
今回のエントリーには、世話人の先生から多大なるご支援をいただきました。見知らぬ田舎医者の相談に、気さくにご対応くださり、本当に感謝申し上げます。期間は5月から10月いっぱいで、まだ始まったばかりですが、最後まで完走できるよう頑張ります。
参加準備期間中には、偶然時を同じくして、Sみた先生がICU栄養プロトコールを地道に作成されており、調査開始日に間に合って完成しました。ICUスタッフも、準備に快く付き合ってくださいました。
各科医師のみなさま、
プロトコールをふるってご利用ください。
「Sみたプロトコールで行くよ」
と言っていただければ、いろいろ自動になります。
では、さまざまなかたに対してですが、宜しくお願い申し上げます。ICU看護師団のご協力は、いわゆる「すし適応」であると承知しております。
ICU国際栄養調査を主催する、Critial Care Nutritionのサイトです。
(文責Ⅰ)